2-[18F]FDG PET/CT în cancerul mamar:
Ghidul comun EANM-SNMMI privind rolul
2-[18F]FDG PET/CT în cancerul de sân
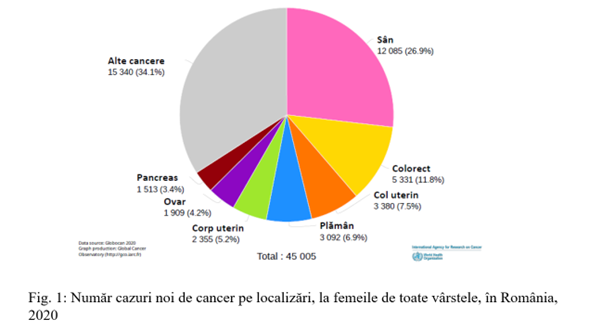
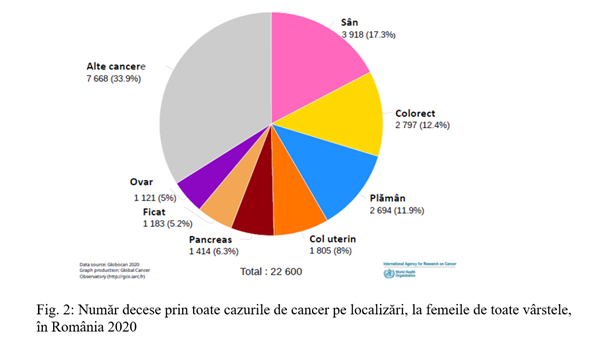
Cancerul de sân a devenit la nivel global cel mai diagnosticat cancer, depășind 2,3 milioane de cazuri noi în 2020, fiind estimat să depășească 3 milioane de cazuri noi per an până în 2040. Deși incidența cancerului de sân este în continuă creștere, la nivel mondial numărul de decese este în scădere datorită progreselor în diagnosticarea precoce și al eficienței tratamentului. În România cancerul de sân reprezintă, în rândul femeilor, cea mai importantă cauză de morbiditate și mortalitate prin cancer, fiind o problemă importantă de sănătate publică.
Cancerul de sân este rezultatul unei interacțiuni complexe între factori genetici și de mediu, cu o preponderență puternică în funcție de sex, fiind de 50-100 de ori mai frecvent la femei decât la bărbați. Aproximativ 5-10% din cazurile incidente pot fi atribuite unui factor genetic. Cele mai bine descrise sunt mutațiile care implică genele supresoare tumorale BRCA 1 și BRCA 2, unde riscul de cancer de sân pe parcursul vieții se apropie de 65%.
Expunerea pe parcursul vieții la hormonii sexuali și, în special, la estrogen a fost puternic asociată cu cancerul de sân. O serie de alți factori, inclusiv menarha precoce, menopauza târzie, paritatea scăzută, obezitatea și tratamentul contraceptiv oral sau terapia de substituție hormonală sunt asociate frecvent cu risc crescut de cancer de sân.
OMS recomandă screeningul organizat populațional prin mamografie la populația feminină între 50-69 ani, însă în 2020 România a avut cea mai scăzută rată de screening (9%) din țările europene participante la sondaj, media europeană fiind de 60%. Din cauza ratei reduse de screening populațional, care ar facilita diagnosticul în stadii incipiente a tumorilor de sân și în condițiile în care supraviețuirea în stadiile avansate rămâne încă scăzută, România are o rată de supraviețuire a cancerului de sân la 5 ani mult sub media europeană.
ESMO recomandă de asemenea screeningul populației generale prin efectuarea unei mamografii o dată la 2 ani la toate femeile cu vârsta cuprinsă între 50 și 69 de ani. La pacientele cu risc genetic crescut (cu istoric familiar de cancer de sân, purtătoare de mutații genetice BRCA1, BRCA2, PALB2) recomandarea este de începere a screeningului pentru cancerul de sân cu cel puțin 5 ani înainte de vârsta de diagnosticare a celei mai tinere membre a familiei afectate, sau cel târziu la 30 de ani, prin efectuarea unui IRM mamar o dată la 6 luni-1 an. În cazul în care screeningul cu IRM la 6 luni nu este accesibil ESMO recomandă la pacientele între 30-39 ani o ecografie mamară de screening, posibil completată cu o mamografie, iar la pacientele peste 40 ani o mamografie de screening cu sau fără completarea cu ecografie mamară.
Diagnosticul inițial constă într-o evaluare clinică, imagistică și prelevarea de probe biologice și evaluarea histopatologică a unei probe de țesut mamar. Examenul include palparea bimanuală a sânilor și a axilei pentru ganglioni, precum și evaluarea clinică pentru metastaze la distanță sau sistemice (oasele, ficatul, plămânii și creierul fiind locuri metastatice comune). Evaluarea imagistică în mamografia ambilor sâni, precum și evaluarea ultrasonografică a sânului și a ganglionilor limfatici regionali de pe partea afectată, cu rezervarea examenului IRM pentru cazurile echivoce. Prelevarea de țesut tumoral se realizează de obicei prin biopsie cu ac sau în cazul în care acest lucru nu este posibil, prin aspirare cu ac fin (FNA). Ganglionii limfatici suspecți identificați prin examinare clinică sau imagistică ar trebui să fie, de asemenea biopsiați.
Din punct de vedere histologic majoritatea tumorilor de sân (circa 75-85%) sunt de tip ductal invaziv (denumit în continuare NOS – no special type), urmate de tumorile lobulare invazive (10-15%). Un procent redus de tumori (<5%) sunt clasificate ca tipuri speciale de tumori având caracteristici distincte și comportament celular și molecular diferit. Tipurile speciale de tumori includ carcinoame medulare, apocrine, neuroendocrine, mucinoase, tubulare și metaplastice.
Cancerul de sân reprezintă o entitate heterogenă, care dincolo de diferențele histologice, prezintă și expresie variată de receptori hormonali (HR : ER – receptori estrogenici; PR – receptori de progesteron) și a HER2+ (receptori ai factorului uman de creștere epidermală). Alți markeri ai proliferării, cum ar fi indicele mitotic sau Ki67, pot oferi informații suplimentare de prognostic. În funcție de expresia acestora OMS recunoaște 4 subtipuri de cancer de sân:
Cancerul de sân este rezultatul unei interacțiuni complexe între factori genetici și de mediu, cu o preponderență puternică în funcție de sex, fiind de 50-100 de ori mai frecvent la femei decât la bărbați. Aproximativ 5-10% din cazurile incidente pot fi atribuite unui factor genetic. Cele mai bine descrise sunt mutațiile care implică genele supresoare tumorale BRCA 1 și BRCA 2, unde riscul de cancer de sân pe parcursul vieții se apropie de 65%. Expunerea prelungită la estrogeni
Expunerea pe parcursul vieții la hormonii sexuali și, în special, la estrogen a fost puternic asociată cu cancerul de sân. O serie de alți factori, inclusiv menarha precoce, menopauza târzie, paritatea scăzută, obezitatea și tratamentul contraceptiv oral sau terapia de substituție hormonală sunt asociate frecvent cu risc crescut de cancer de sân.
OMS recomanda screeningul organizat populațional prin mamografie la populația feminină între 50-69 ani, însă în 2020 România a avut cea mai scăzută rata de screening (9%) din țările europene participante la sondaj, media europeana fiind de 60%. Din cauza ratei reduse de screening populațional, care ar facilita diagnosticul in stadii incipiente a tumorilor de sân și în condițiile in care supraviețuirea în stadiile avansate rămâne încă scăzută, România are o rată de supraviețuire a cancerului de sân la 5 ani mult sub media europeană.
ESMO recomandă de asemenea screeningul populației generale prin efectuarea unei mamografii o data la 2 ani la toate femeile cu vârsta cuprinsa intre 50 si 69 de ani. La pacientele cu risc genetic crescut (cu istoric familiar de cancer de sân, purtătoare de mutații genetice BRCA1, BRCA2, PALB2) recomandarea este de începere a screeningului pentru cancerul de sân cu cel puțin 5 ani înainte de vârsta de diagnosticare a celei mai tinere membre a familiei afectate, sau cel târziu la 30 de ani, prin efectuarea unui IRM mamar o data la 6 luni-1 an. In cazul în care screeningul cu IRM la 6 luni nu este accesibil ESMO recomanda la pacientele intre 30-39 ani o ecografie mamara de screening, posibil completata cu o mamografie, iar la pacientele peste 40 ani o mamografie de screening cu sau fără completarea cu ecografie mamara.
Diagnosticul inițial constă într-o evaluare clinică, imagistica și prelevarea de probe biologice și evaluarea histopatologică a unei probe de țesut mamar. Examenul include palparea bimanuală a sânilor și a axilei pentru ganglioni, precum și evaluarea clinică pentru metastaze la distanță sau sistemice (oasele, ficatul, plămânii și creierul fiind locuri metastatice comune). Evaluarea imagistică constă din mamografia ambilor sâni, precum și evaluarea ultrasonografică a sânului și a ganglionilor limfatici regionali de pe partea afectată, cu rezervarea examenului IRM pentru cazurile echivoce. Prelevarea de țesut tumoral se realizează de obicei prin biopsie cu ac sau în cazul în care acest lucru nu este posibil, prin aspirare cu ac fin (FNA). Ganglionii limfatici suspecți identificați prin examinare clinica sau imagistică ar trebui să fie, de asemenea biopsiați.
Din punct de vedere histologic majoritatea tumorilor de sân (circa 75-85%) sunt de tip ductal invaziv (denumit in continuare NOS – no special type), urmate de tumorile lobulare invazive (10-15%). Un procent redus de tumori (<5%) sunt clasificate ca tipuri speciale de tumori având caracteristici distincte și comportament celular si molecular diferit. Tipurile speciale de tumori includ carcinoame medulare, apocrine, neuroendocrine, mucinoase, tubulare si metaplastice.
Cancerul de sân reprezintă o entitate heterogenă, care dincolo de diferențele histologice, prezinta și expresie variată de receptori hormonali (HR : ER-receptori estrogenici; PR- receptori de progesteron) și a HER2+ (receptori ai factorului uman de creștere epidermală). Alți markeri ai proliferării, cum ar fi indicele mitotic sau Ki67, pot oferi informații suplimentare de prognostic. În funcție de expresia acestora OMS recunoaște 4 subtipuri de cancer de sân:
A 8-a ediție a American Joint Committee on Cancer (AJCC) recomandă utilizarea sistemului TNM de stadializare anatomică ( T (tumora), N (adenopatii), M (metastaze)), stadiul tumoral fiind stabilit clinic și imagistic (prin mamografie, ultrasonografie, CT, IRM și PET-CT). Pentru evaluarea suspiciunii de metastaze osoase este necesar un IRM cerebral.
În evaluarea prognosticului pacientelor cu tumori mamare pe lângă stadiul TNM un rol important îl au statusul receptorilor estrogenici și HER2 și rezultatele unui panel de teste genetice.
Examinarea 2-[18F]FDG PET/CT este un instrument de diagnostic neinvaziv care oferă imagini tomografice metabolice (PET) combinate informațiile anatomice și morfologice derivate din CT și poate fi utilizat pentru a obține parametrii cantitativi privind activitatea metabolică a țesuturilor țintă.
18F este un radioizotop de fluor produs de ciclotron, care emite pozitroni și are un timp de înjumătățire scurt (109,7 min) și care permite etichetarea a numeroși trasori moleculari a căror distribuție în corpul uman poate fi evaluată în câteva ore (de obicei <3 ore) după injectarea intravenoasă. FDG este un analog al glucozei și este preluat de celulele vii prin intermediul transportorilor de glucoză din membrana celulară și ulterior încorporat în prima etapă a căii glicolitice normale.
Aviditatea pentru FDG a cancerului de sân este legată de tipul histologic, statusul receptorilor și de gradul tumoral, tumorile de tip NOS, tumorile triplu negative și cele de grad înalt având o aviditate la FDG mai crescută față de tumorile lobulare, tumorile de tip luminal A și luminal B, respectiv cele cu grad de proliferare redus.
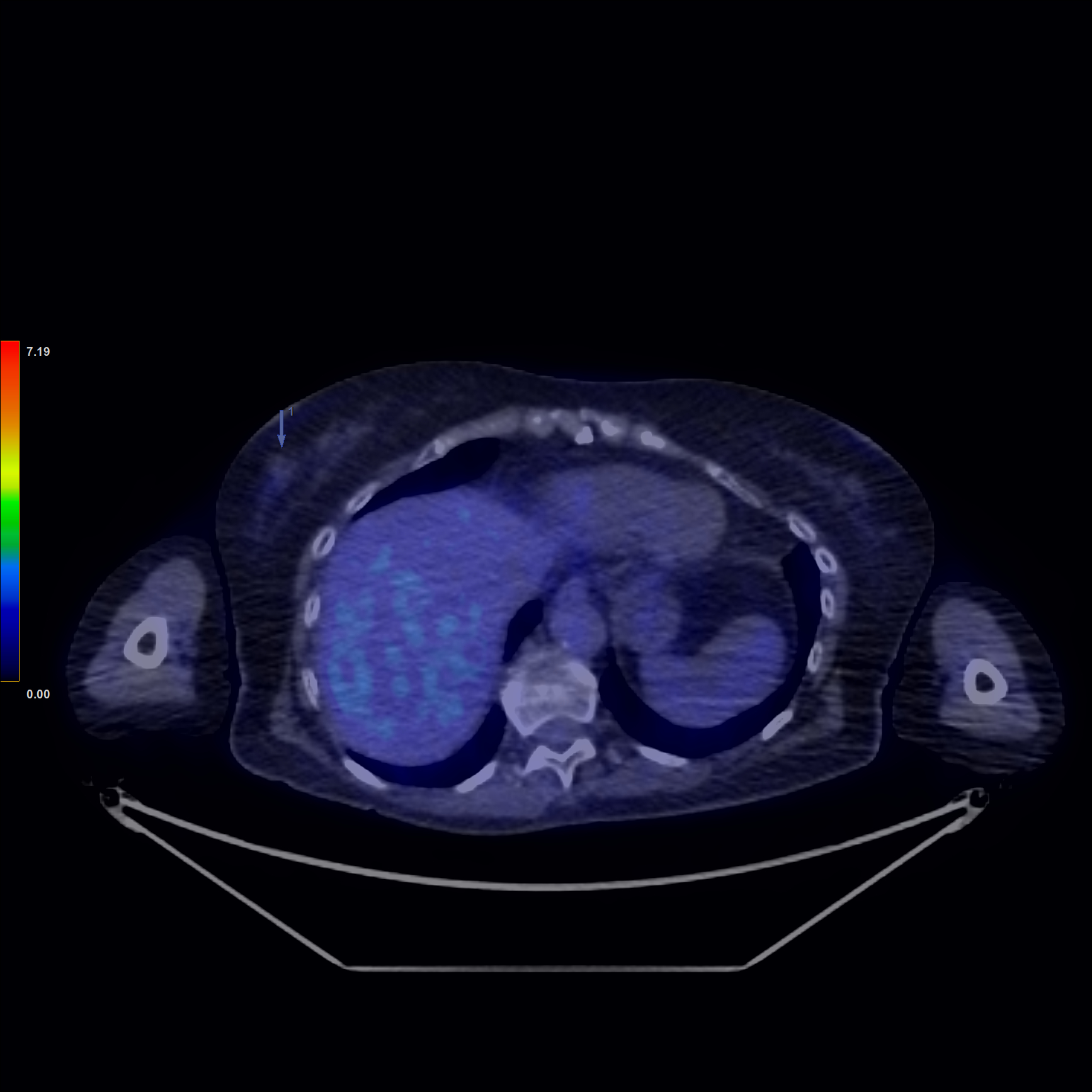
Fig. 3: Carcinom mamar lobular
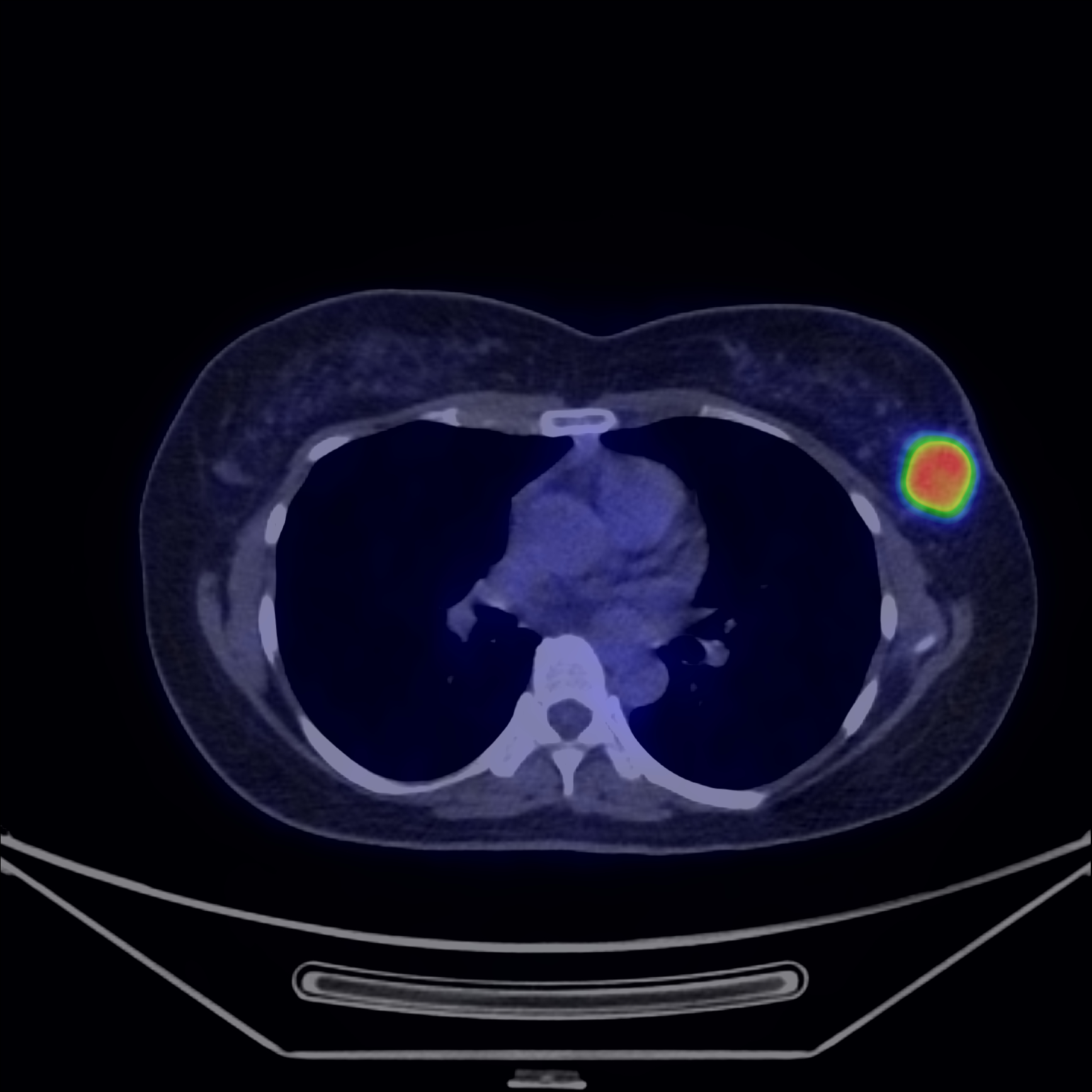
Fig. 4 Carcinom mamar de tip NOS
Aviditatea tumorală crescută la FDG se corelează cu agresivitatea tumorală și se asociază cu un prognostic mai nefavorabil.
Există dovezi ample că 2-[18F]FDG PET/CT poate fi util în tumorile mamare în stadializarea inițială, evaluarea răspunsului la tratament sistemic neoadjuvant, evaluarea răspunsului la tratament în contextul tumorilor metastatice, evaluarea suspiciunii de recidivă locoregională sau la distanță, re-stadializarea după terapie și în planning-ul de radioterapie.
În 2024 Societatea Europeană de Medicină Nucleară și Societatea de Medicină Nucleară și Imagistică Moleculară din Statele Unite au elaborat un ghid comun privind rolul 2‑[18F]FDG PET/CT în tumorile mamare NOS (de tip ductal). Acest ghid oferă recomandări practice pentru a fi aplicate în practica clinică și prezintă informații de ultimă actualitate, verificate de un comitet de experți.
Recomandările pentru utilizarea 2-[18F]FDG PET/CT au fost organizate în trei mari categorii: stadializarea inițială, evaluarea răspunsului la tratament și evaluarea suspiciunii de recidivă.
Stadializarea inițială a tumorilor mamare
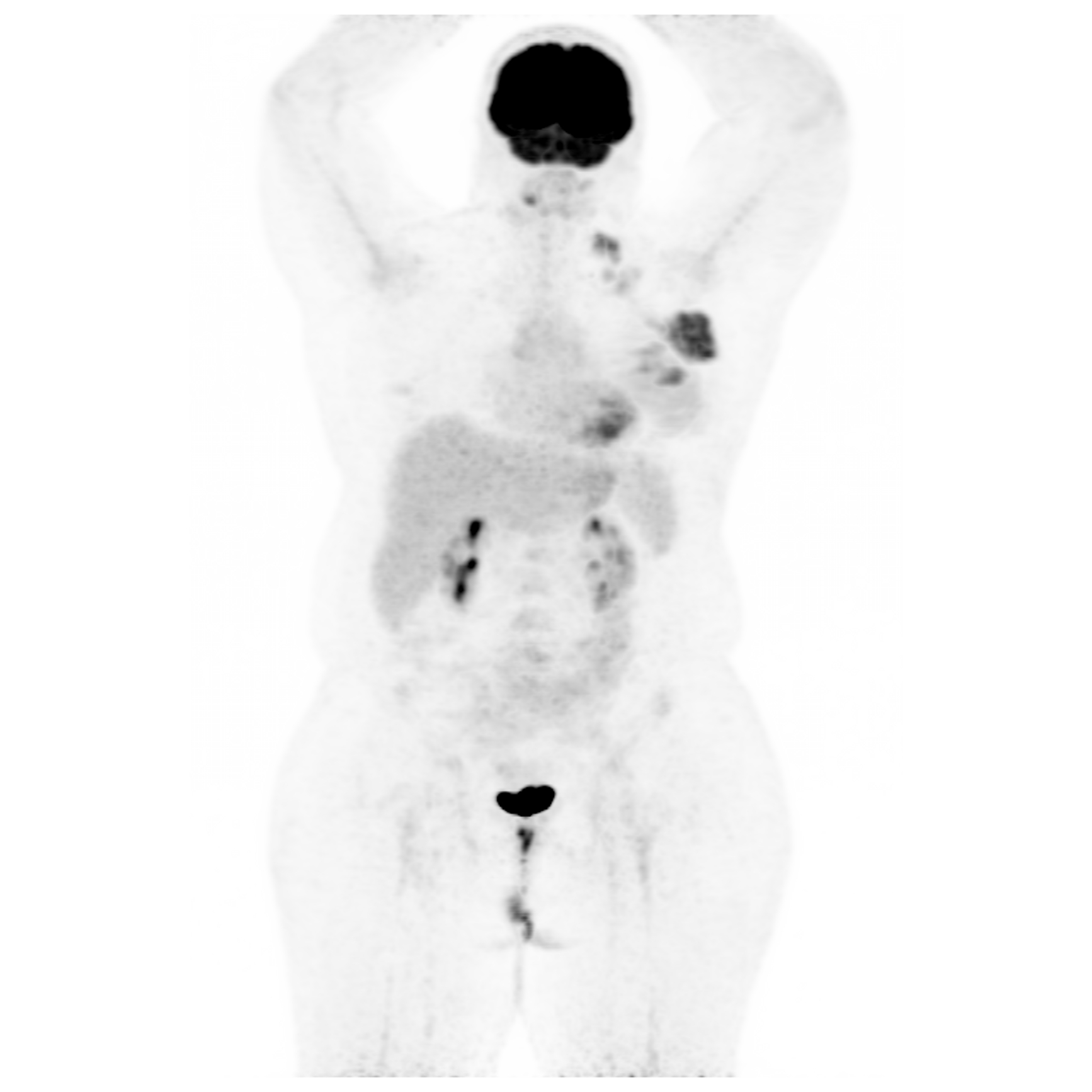
Fig. 5: Adenopatii supraclaviculare la o pacientă cu tumoră mamară și bloc adenopatic axilar.
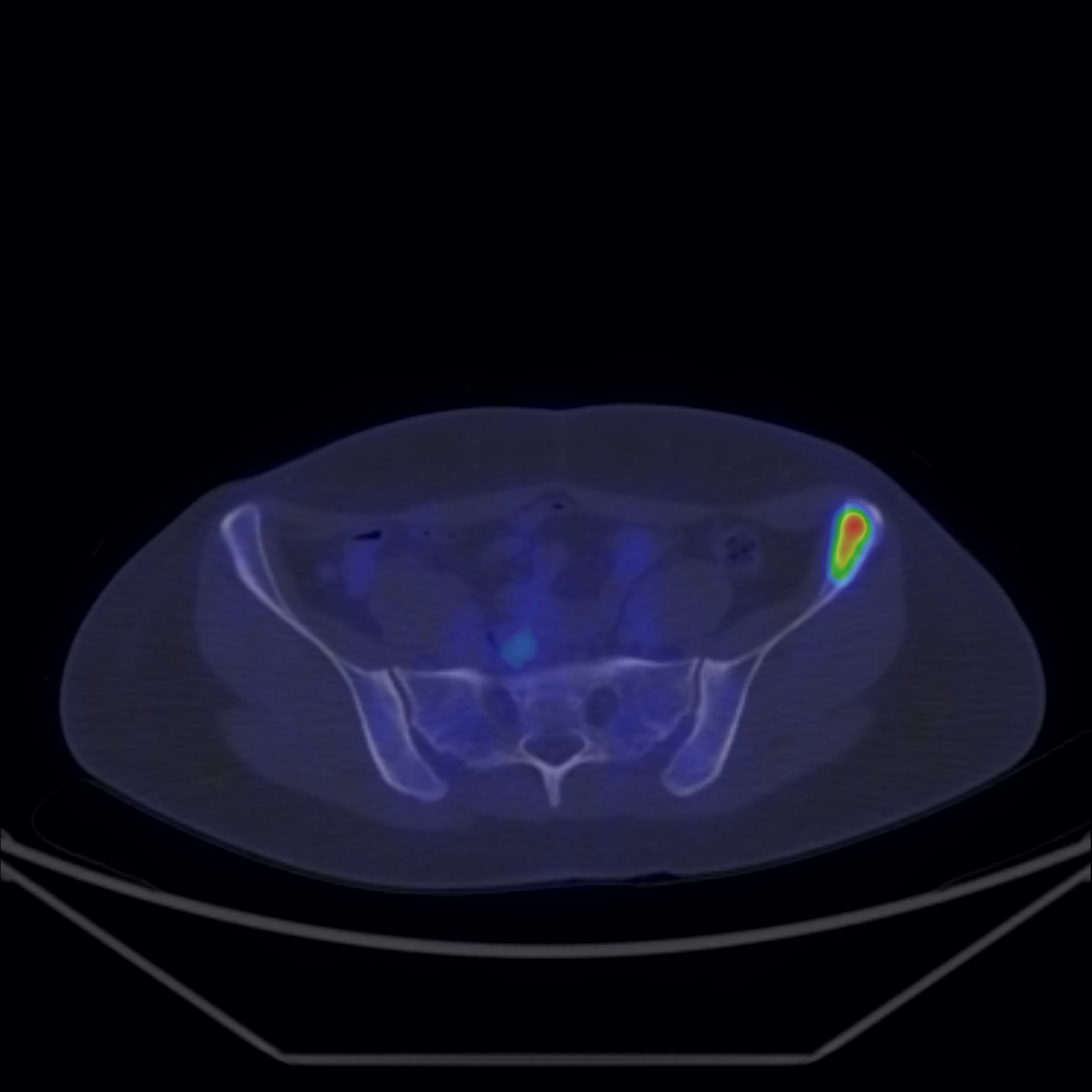
Fig. 6: Determinare secundară osoasă captantă FDG
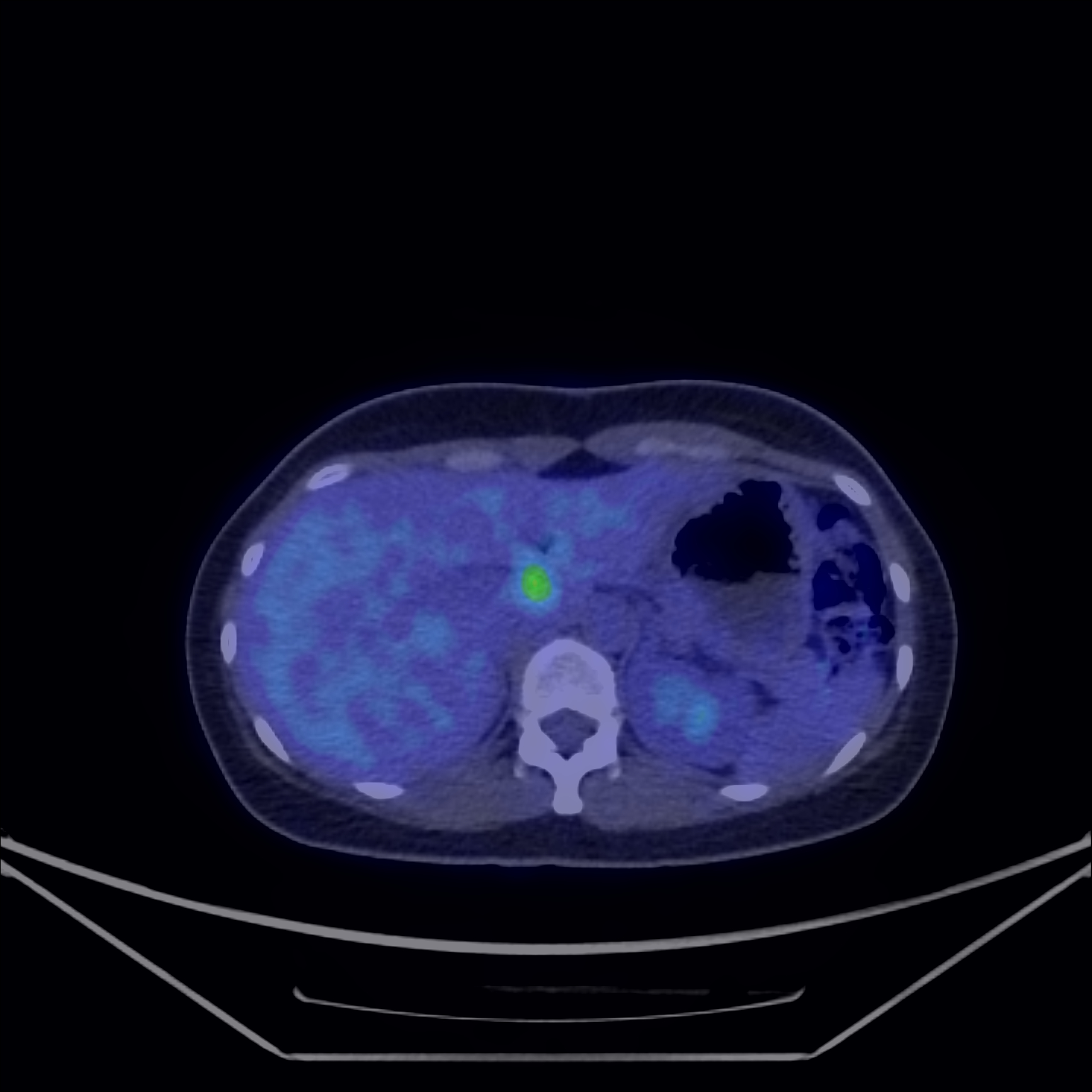
Fig. 7: Determinare secundară hepatică
Evaluarea răspunsului la tratament.
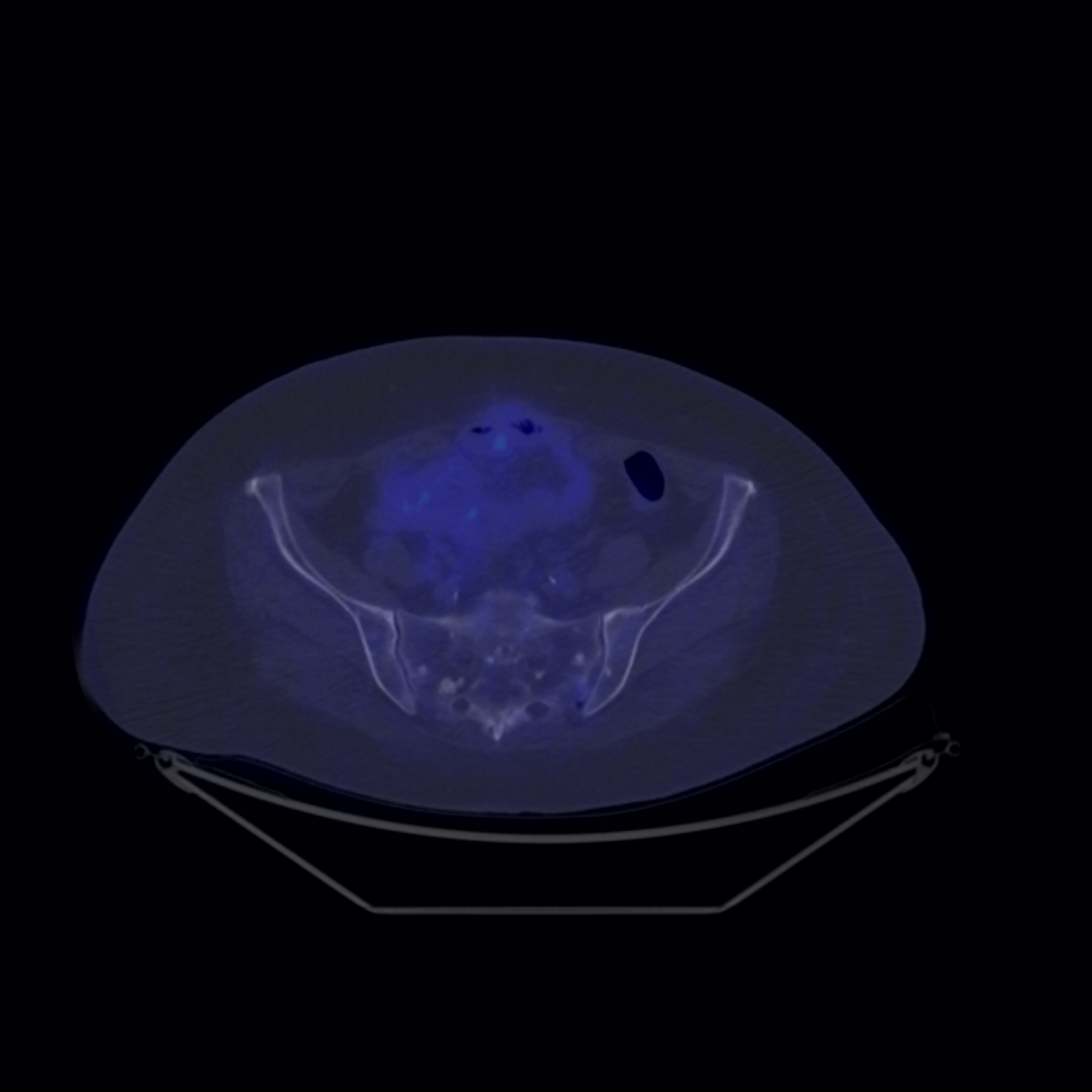

Fig. 8: Răspuns la tratament: leziuni osoase atât metabolic active cât și osteosclerotice inactive metabolic, la aceeași pacientă
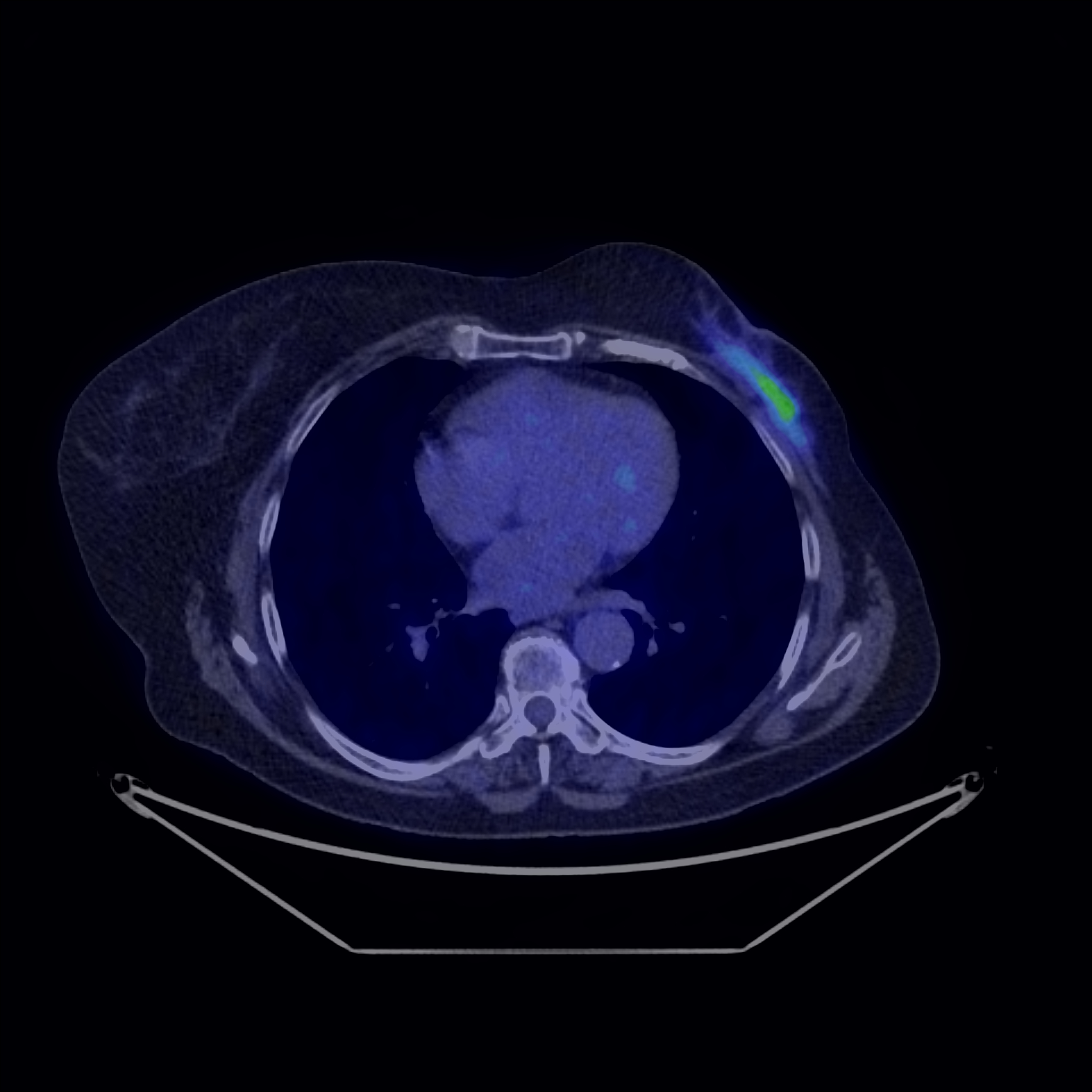
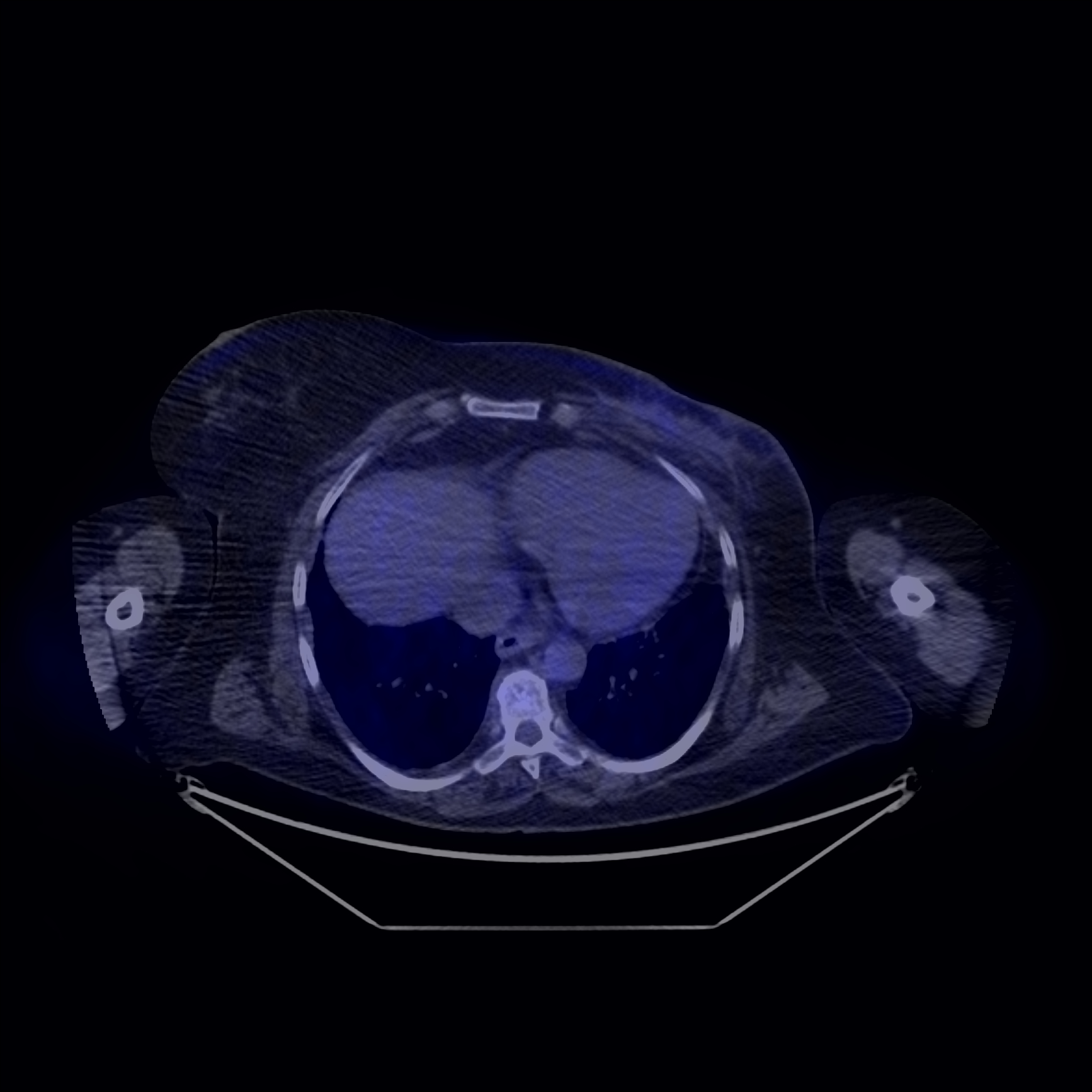
Fig. 9: Recidivă tumorală post chirugicală (stânga) vs. modificări fibrotice post chirurgicale (dreapta)